Cukrovka je ochorenie, ktoré sa neobmedzuje len na hladinu cukru v krvi. Postupne ovplyvňuje celé telo a ohrozuje viaceré orgány, predovšetkým srdce a obličky. Dobrou správou je, že moderné liečebné postupy a lieky dokážu účinne pomôcť pri zvládaní glykémií, ako aj pri ochrane srdca a obličiek.
Vysoká hladina cukru v krvi poškodzuje cievy, čo v dlhodobom horizonte zaťažuje srdce a obličky. Srdce dostáva menej kyslíka, cievy strácajú svoju pružnosť a obličky sa stávajú menej účinnými pri čistení krvi. Tieto procesy môžu viesť k vážnym komplikáciám, ako je infarkt, srdcové zlyhávanie alebo chronické ochorenie obličiek.
„Dnes vieme, že väčšina pacientov s cukrovkou nezomiera na vysoký cukor, ale na srdcovo-cievne komplikácie. Preto je nesmierne dôležité, aby liečba diabetu chránila aj srdce a obličky,“ uvádza MUDr. Jarmila Okapcová, diabetologička z Banskej Bystrice.
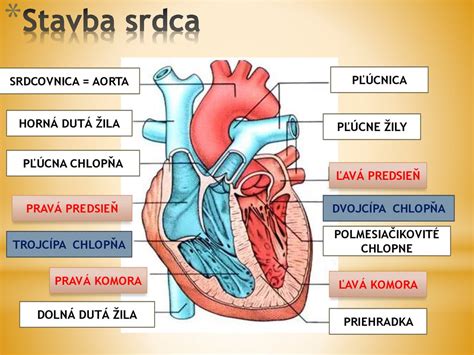
Diabetes mellitus a jeho dopad na kardiovaskulárny systém
Diabetes mellitus je chronická porucha látkovej premeny charakterizovaná zvýšenou hladinou krvného cukru (glukózy) v krvi. Za normálnych okolností si organizmus udržuje túto hladinu (glykémiu) v úzkom rozmedzí: nalačno medzi 3,8 a 5,6 mmol/l. Po jedle môže glykémia mierne stúpnuť, ale nemala by presiahnuť 7,8 mmol/l (merané 1 hodinu po jedle). O jasnom diabete hovoríme pri hodnotách nalačno okolo 7 mmol/l alebo po jedle vyšších ako 11,1 mmol/l. Pri hodnotách na rozmedzí sa jedná o tzv. poruchu glukózovej tolerancie.
Cukrovka je spojená s poruchou vylučovania alebo účinku inzulínu a sprevádza ju aj porucha metabolizmu cukrov, tukov a bielkovín. Rozlišujeme dva hlavné typy: diabetes mellitus 1. typu (DM1) a diabetes mellitus 2. typu.
Diabetes mellitus 1. typu
Diabetes mellitus 1. typu vzniká v dôsledku zániku beta-buniek v Langerhansových ostrovčekoch pankreasu, ktoré prestávajú produkovať inzulín. Glukóza sa neukladá do zásob a vo veľkom množstve koluje v krvi, čím sa glykémia zvyšuje, aj keď človek neje. Bunky nemôžu glukózu z krvi využívať na získanie energie, pretože im chýba inzulín, ktorý by ich pre ňu „otvoril“. Jediným liečením, ktoré môže odvrátiť tento hrozivý stav, je celoživotné podávanie inzulínu. Tento typ diabetu je najčastejší u detí a mladých dospelých a predstavuje až 95 % prípadov. Ide o autoimunitné ochorenie, ktorého poznávacím znamením je vysoká hladina protilátok proti beta-bunkám.
Príčina vzniku diabetu 1. typu nie je doposiaľ známa, a preto nie je možná jeho prevencia. Riziko vzniku výrazne zvyšuje pomerne malá skupina génov, ktoré kódujú niektoré imunologické znaky na ľudských bielych krvinkách (tzv. HLA antigény). Asi 90 % pacientov s cukrovkou 1. typu sú nositeľmi aspoň jednej z dvoch uvedených rizikových alel.
Diabetes mellitus 2. typu
Diabetes mellitus 2. typu je civilizačné ochorenie, ktoré vzniká ako následok životného štýlu so sedavým spôsobom života a nadmerným príjmom potravy. Problémom je, že samotné ochorenie býva často neskoro diagnostikované a liečba či prevencia prichádzajú až vtedy, keď sú prítomné nezvratné poškodenia.
Pri diabete 2. typu telo nedokáže na inzulín dostatočne reagovať. Inzulínu je síce dostatok, ale má znížený účinok na svaly, tukové tkanivo a pečeň, ktoré sú na tento hormón menej citlivé. Toto ochorenie sa vyznačuje inzulínovou rezistenciou a časom dochádza aj k zníženému vylučovaniu inzulínu, čo problém ešte viac prehlbuje.
V minulosti sa cukrovka prejavovala veľkým smädom a častým močením. Pri koncentrácii glukózy v krvi nad 10 mmol/l začnú obličky prepúšťať glukózu do moču, čo môže viesť k dehydratácii. Nedostatok inzulínu vedie k poruche tvorby bielkovín a napokon k metabolickému rozvratu. Keď glukóza nemôže normálne vstupovať do buniek, hromadí sa v krvi, čo súvisí s poškodzovaním štruktúr, na ktoré sa viaže, predovšetkým ciev.
Prevencia vzniku DM 2. typu začína zdravou životosprávou, ktorá pomáha udržiavať dobrú účinnosť inzulínu. Nejde o jedno ochorenie, ale môže zahŕňať inzulínovú rezistenciu. Bez dobrej liečby môže cukrovka 2. typu viesť k vážnym krátkodobým aj dlhodobým komplikáciám. Medzi dlhodobé komplikácie patria diabetická retinopatia (ochorenie očnej sietnice), nefropatia (ochorenie obličiek), neuropatia (postihnutie nervov) a postihnutie ciev.
Kardio-reno-metabolický syndróm (CRM)
Dnes už odborníci pre srdce, obličky a metabolické problémy používajú spoločný názov: kardio-reno-metabolický syndróm (CRM). Tento syndróm spája tri dôležité oblasti nášho zdravia: srdce a cievy (kardio), obličky (reno) a metabolizmus, vrátane diabetu 2. typu (metabolický systém).
Keď sa tieto orgány a procesy dostanú do nerovnováhy, začnú na seba navzájom pôsobiť a vytvárajú začarovaný kruh. Podľa odborníkov ide najčastejšie o ľudí s cukrovkou 2. typu, vysokým krvným tlakom, obezitou alebo poruchami tukov a cukrov v krvi. Tieto problémy sa neobjavujú izolovane, ale často idú ruka v ruke.
Diabetici často vnímajú liečbu len ako „tabletky na cukor“. V skutočnosti však správne nastavená terapia chráni nielen hladinu glukózy, ale aj srdce a obličky. Je dôležité, aby pacient chápal, že liečba CRM syndrómu nie je len o cukre v krvi. Pravidelné kontroly, krvné testy a sledovanie tlaku či obličkových funkcií sú kľúčové.
Srdcové a obličkové komplikácie diabetu
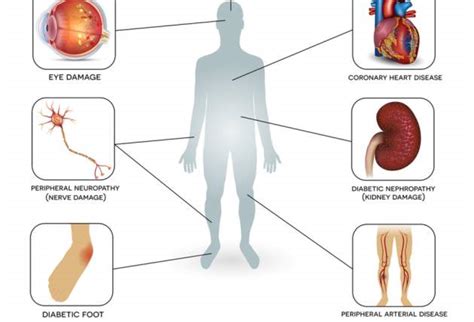
Cukrovka významne zvyšuje riziko vzniku kardiovaskulárnych príhod a je spojená s vyššou chorobnosťou a úmrtnosťou. Diabetes zvyšuje riziko vzniku ochorenia koronárnych artérií, ochorenia periférnych artérií, ischemických cievnych mozgových príhod a srdcového zlyhávania.
Diabetici s akoukoľvek cievnou komplikáciou majú riziko rozvoja kardiovaskulárnych ochorení zvýšené o 35 - 40 % a riziko vzniku infarktu myokardu až 5-násobne vyššie oproti pacientom bez diabetu. V čase stanovenia diagnózy cukrovky majú pacienti už vo významnej miere prítomné aj kardiovaskulárne ochorenie (25 %).
Zvýšené riziko vzniku a progresie srdcovo-cievnych ochorení u diabetikov má viacero príčin. Tradičné rizikové faktory pre vznik koronárnej choroby (ako je vysoký krvný tlak, zvýšený cholesterol, fajčenie, obezita) sa u pacientov s cukrovkou násobia. Veľkú úlohu zohrávajú aj metabolické zmeny a poruchy vyplývajúce zo samotného diabetu.
Mechanizmy poškodenia srdca pri cukrovke
Hlavným negatívnym faktorom je dlhodobo zvýšená hladina krvného cukru (glukózy), ktorý dokáže priamo spustiť aterosklerózu (kôrnatenie ciev), podporuje jej progresiu a nestabilitu. Vysoký krvný cukor zvyšuje riziko prasknutia aterosklerotických plátov či vytvorenia zrazeniny, ktorá môže čiastočne až úplne zúžiť cievu.
Vysoký cukor stimuluje tvorbu toxických kyslíkových radikálov, ktoré poškodzujú bunky cievnej steny a srdca. Tieto zmeny v tkanive srdca spúšťajú rozvoj srdcovej fibrózy a zvýšenej tuhosti srdcového svalu, čoho výsledkom je zhoršenie výkonnosti srdca ako pumpy.
Diabetikom hrozí aj vyššie riziko chronického srdcového zlyhávania, pri ktorom srdce stráca schopnosť dostatočne sa plniť a pumpovať krv. To môže spôsobiť hromadenie tekutiny v pľúcach a ťažkosti s dýchaním, ako aj zadržiavanie tekutín v dolných končatinách. Riziko srdcového zlyhávania je u diabetikov trikrát vyššie.
Poškodenie obličiek
Podobne ako pri srdci, aj obličky sú pri cukrovke výrazne ohrozené. Pretrvávajúce vysoké hodnoty cukru v krvi spôsobujú poškodzovanie drobných ciev obličiek, čo časom vedie k ich zlyhaniu - život ohrozujúcemu stavu. V posledných rokoch vzrástol počet pacientov s poškodením obličiek spôsobeným cukrovkou a vysokým krvným tlakom. Rovnako je čoraz viac ľudí, ktorí potrebujú pravidelnú dialyzačnú liečbu.
Moderné liečebné prístupy
Moderné lieky, ktoré máme dnes k dispozícii, predstavujú veľký posun v liečbe cukrovky 2. typu. Dokážu znížiť riziko infarktu či zlyhávania srdca a zároveň chránia obličky. To je obrovská výhoda oproti starším liečebným postupom.
Vyspelý svet už dávno považuje nové skupiny antidiabetík za dôrazne odporúčané, najmä u pacientov s kardiovaskulárnym ochorením alebo s vysokým rizikom jeho vzniku. Tieto lieky nielenže zlepšujú prognózu pacienta zásahom do rozvoja najzávažnejších sprievodných ochorení diabetu (srdcovo-cievne ochorenia, mozgovocievne ochorenia, ochorenia obličiek), ale prinášajú aj ekonomické benefity vďaka zníženiu počtu hospitalizácií a potreby liečby.
Na Slovensku však diabetológovia nemôžu tieto moderné liečebné postupy adekvátne využívať kvôli indikačným obmedzeniam pre hradenú liečbu. Napriek tomu, že odporúčania hovoria jasnou rečou, len nízke percento pacientov, ktorí by ich potrebovali, ich dostáva. Diabetológovia a pacientske organizácie už dlhodobo žiadajú o prehodnotenie tejto situácie.
Diabetes mellitus 2. typu výrazne vplýva na všetky orgány, vysvetľuje diabetológ | Vizionári
Životný štýl a prevencia
Príbehy pacientov ako Milan a Anna dokazujú, že aj po rokoch s diabetom sa dá veľa zmeniť. Kľúčom je nielen liečba, ale aj spolupráca pacienta s lekárom a ochota upraviť životný štýl.
„Najdôležitejšie je, aby pacient nezostal pasívny. Keď spolupracuje, výsledky vidíme veľmi rýchlo. A to motivuje aj nás lekárov,“ dodáva MUDr. Okapcová.
Pre dobrú kompenzáciu diabetu je nevyhnutné:
- Pravidelné užívanie liekov: Len tak bude liečba cukrovky a jej komplikácií účinná.
- Racionálne stravovanie: Pacient s diabetom si musí správne vyberať potraviny a odhadnúť množstvo sacharidov. Dôležitý je aj glykemický index potravín. Odporúča sa pestrá strava s obmedzením sladkých a slaných jedál, bez alkoholu a fajčenia, s dostatočným pitným režimom (predovšetkým voda).
- Pravidelná fyzická aktivita: Stačí 30 až 45 minút miernej fyzickej aktivity denne. Odporúčajú sa cvičenia, ktoré zaťažujú veľké svalové skupiny a prevláda v nich vytrvalostná (aeróbna) aktivita.
- Úprava telesnej hmotnosti: Obezita a diabetes spolu úzko súvisia. Už zníženie hmotnosti o 5 % pomáha obéznym ľuďom znížiť riziko vzniku cukrovky aj kardiovaskulárnych ochorení.
- Psychická pohoda: Podpora rodiny, pozitívne myslenie a zvládanie stresu sú dôležité pre celkové zdravie.
Veľmi užitočným nástrojom je denník diabetika, v ktorom si pacient zaznamenáva namerané hodnoty glykémie, konzumované potraviny, ich množstvo a kalorickú hodnotu. Môže si zaznamenať aj náladu a iné dôležité aspekty. Vďaka denníku sa možno naučiť vzťah medzi jedlom a glykémiou a porozumieť odozve tela na stravu.

tags: #diabetes #a #metabolizmus #srdca