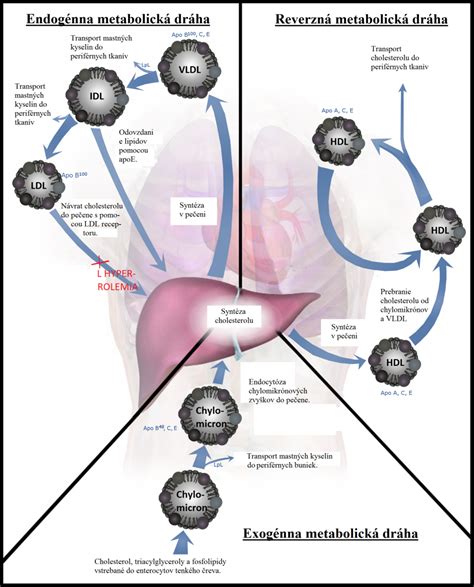
Pečeň hrá kľúčovú úlohu v metabolizme lipidov a lipoproteínov. Je miestom syntézy dôležitých apolipoproteínov, VLDL, LDL, ako aj cholesterolu a fosfolipidov. V pečeni dochádza tiež ku katabolizmu remnantov chylomikrónov a LDL. Z tohto dôvodu poruchy funkcie pečene často vedú k odchýlkam v spektre plazmatických lipoproteínov. Zmeny v lipidovom spektre plazmy sú významným rizikovým faktorom pre vznik kardiovaskulárnych ochorení.
Poruchy metabolizmu lipoproteínov a ich klinický význam
Poruchy metabolizmu lipidov, známe aj ako dyslipidémie, sú metabolické ochorenia charakterizované zvýšenými plazmatickými hodnotami niektorých lipoproteínov. Hoci dyslipidémia sama o sebe nebolí, je o to zradnejšia a nebezpečnejšia, pretože môže byť príčinou aterosklerózy - kôrnatenia tepien. Ateroskleróza môže viesť k závažným cievnym príhodám, ako je infarkt myokardu, cievna mozgová príhoda alebo nedokrvenosť dolných končatín.
Podľa najnovších diagnostických kritérií postihujú dyslipidémie viac než polovicu populácie, čo z nich robí významný rizikový faktor ischemickej choroby srdca (ICHS), spolu s fajčením a hypertenziou. Poruchy metabolizmu lipidov môžu postihnúť buď transport lipidov (hyperlipoproteinémie, hypolipoproteinémie, dyslipoproteinémie), alebo ich ukladanie v bunkách (sfingolipidózy).
Príčiny dyslipidémie
Príčiny dyslipidémie sú zhruba z polovice geneticky podmienené a z druhej polovice sú ovplyvnené životným štýlom. Kľúčovú úlohu v ovplyvňovaní hladiny cholesterolu v krvi zohráva konzumácia potravín s vysokým obsahom nasýtených tukov, ktoré sa nachádzajú predovšetkým v živočíšnych produktoch, ale aj v niektorých rastlinných tukoch tropického pôvodu. Pôsobenie zvýšených hladín cholesterolu na cievnu stenu výrazne zhoršujú ďalšie rizikové faktory.
Okrem primárnych hyperlipoproteinémií, ktoré vznikajú na genetickom podklade, existujú aj sekundárne hyperlipoproteinémie. Tieto sú vyvolané inými chorobami alebo s nimi spojené, ako je diabetes mellitus, hepatopatie, renálne zlyhanie, alkoholizmus či endokrinopatie. Zvýšenie jedného alebo viacerých typov lipoproteínových tried sa klasifikuje podľa Fredricksona.
Príznaky a diagnostika dyslipidémie
Rovnako ako vysoký krvný tlak, aj dyslipidémia sa často prejavuje asymptomaticky. Neobťažuje a nebolí, preto sa často objaví „náhodne“ pri bežnom vyšetrení krvi. Táto skrytá povaha ju robí mimoriadne nebezpečnou. Diagnostika dyslipidémie spočíva predovšetkým v laboratórnom vyšetrení lipidogramu, ktorý zahŕňa stanovenie celkového cholesterolu, LDL-cholesterolu, HDL-cholesterolu a triacylglycerolov.
Pri dyslipidémii by sa mali vyšetriť aj ďalšie hodnoty. Jedným z užitočných markerov je stanovenie apolipoproteínu B (ApoB), ktorý je markerom počtu všetkých aterogénnych lipoproteínových častíc v cirkulácii. Zvýšené hladiny ApoB sú silnejším prediktorom rizika kardiovaskulárnych ochorení ako tradičné markery. Mnohé odborné skupiny preto odporúčajú stanovenie ApoB na posúdenie kardiovaskulárneho rizika. Ďalším dôležitým markerom je C-reaktívny proteín (CRP), ktorý signalizuje úroveň zápalu v tele. Keďže ateroskleróza je spojená so zápalom cievnych stien, hladina hs-CRP môže byť ukazovateľom rizika vzniku kardiovaskulárnych ochorení.
Cholesterol: Nevyhnutná súčasť organizmu s potenciálnymi rizikami
Cholesterol je látka, ktorá je pre náš organizmus nevyhnutná. Podieľa sa na tvorbe vitamínu D, žlčových kyselín a steroidných hormónov. V našej strave prijímame tzv. exogénny cholesterol, zatiaľ čo naše telo si v pečeni syntetizuje tzv. endogénny cholesterol. Celkové množstvo cholesterolu v krvi sa udáva v mmol/l a za nežiaducu sa považuje hladina nad 5,2 mmol/l.
Cholesterol sa v krvnej plazme transportuje v lipoproteínových časticiach. Medzi najdôležitejšie patria:
- Chylomikróny: Najväčšie lipoproteínové častice, syntetizované v tenkom čreve z lipidov prijatých stravou. Transportujú triacylglyceroly do tkanív.
- VLDL (very low density lipoproteins): Lipoproteíny s veľmi nízkou hustotou, prenášajú lipidy z pečene do iných orgánov.
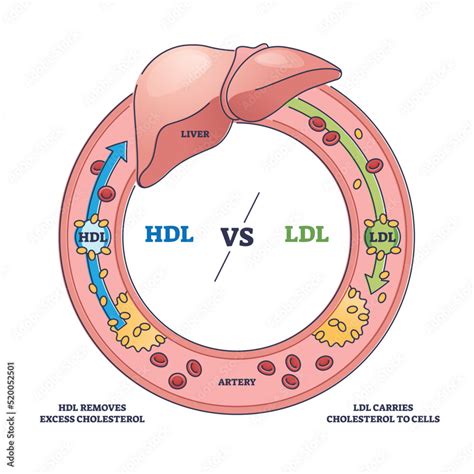
- LDL (low density lipoproteins): Lipoproteíny s nízkou hustotou, často označované ako „zlý cholesterol“. Transportujú cholesterol do tkanív, ale pri nadbytku sa môžu usadzovať na stenách artérií, čím prispievajú k ateroskleróze.
- HDL (high density lipoproteins): Lipoproteíny s vysokou hustotou, označované ako „dobrý cholesterol“. Transportujú nadbytočný cholesterol z tkanív späť do pečene, čím znižujú riziko jeho usadzovania na stenách tepien.
Mechanizmy vzniku aterosklerózy
Ateroskleróza je chronické progresívne ochorenie cievnej steny charakterizované hromadením lipidov a iných zložiek krvi v tepnách. Vyvíja sa ako chronický zápal a predstavuje súbor degeneratívnych zmien postihujúcich cievny systém. Zvýšená hladina cholesterolu, najmä LDL-cholesterolu, prispieva k tvorbe aterosklerotických plátov. Metabolické procesy ako oxidácia a glykácia zohrávajú dôležitú úlohu v poškodzovaní endotelových buniek cievnych stien.
Voľné radikály spôsobujú oxidačné poškodenie častíc LDL. Počas glykácie mení molekula cukru štruktúru LDL, čím vznikajú glykované častice LDL. Glykácia LDL, závislá od koncentrácie cukru v krvi, môže priamo prispievať k rozvoju aterosklerózy a robí LDL náchylnejším na oxidáciu.
Liečba dyslipidémie: Od nefarmakologických opatrení po moderné terapie
Základom liečby dyslipidémie sú nefarmakologické opatrenia. Patrí k nim pravidelná fyzická aktivita, optimalizácia telesnej hmotnosti, vylúčenie fajčenia, obmedzenie konzumácie alkoholu a prevencia alebo kompenzácia stresu. V prípade, že tieto opatrenia nestačia, lekár predpíše lieky.
Farmakologická liečba
Najčastejšie používanými liekmi na zníženie hladiny cholesterolu sú statíny (napr. atorvastatín, rosuvastatín), ezetimib a fibráty. V posledných rokoch rastie záujem o využitie nutraceutík (doplnkov stravy, bylinných produktov) na podporu liečby dyslipidémie.
Nutraceutiká a ich mechanizmy účinku
Nutraceutiká môžu pôsobiť rôznymi spôsobmi:
- Inhibícia vstrebávania cholesterolu v črevách: Niektoré látky, ako napríklad fytosteroly, sa chemickou štruktúrou podobajú cholesterolu a súťažia s ním o väzobné miesta v tenkom čreve, čím znižujú jeho vstrebávanie.
- Zníženie syntézy cholesterolu v pečeni: Látky ako flavonoidy z bergamotu alebo luteolín môžu inhibovať enzým HMG-CoA-reduktázu, ktorý sa podieľa na tvorbe cholesterolu v pečeni.
- Zvýšenie vylučovania LDL cholesterolu z tela: Niektoré látky môžu podporovať exkréciu LDL častíc.
Bergamot (Citrus bergamia) je bohatý na flavonoidy, ktoré podobne ako statíny inhibujú HMG-CoA-reduktázu a znižujú vznik esterov cholesterolu. Flavonoidy bergamotu tiež inhibujú oxidáciu LDL častíc a pôsobia antioxidačne.
Fytosteroly sú rastlinné steroly, ktoré sa svojou štruktúrou podobajú cholesterolu. Sú účinné pri znižovaní hladiny LDL cholesterolu tým, že bránia jeho vstrebávaniu v črevách.
Kyselina askorbová (vitamín C) je antioxidant, ktorý chráni lipoproteíny HDL-cholesterolu pred oxidáciou a tiež znižuje funkciu enzýmu 7-alfacholesterolhydroxylázy, ktorý sa podieľa na odbúravaní cholesterolu.
Lecitín vďaka obsahu esenciálnych mastných kyselín dokáže rozpúšťať škodlivý LDL cholesterol v krvi, čím obmedzuje jeho usadzovanie na stenách ciev a zabraňuje ateroskleróze.
Omega-3 mastné kyseliny (EPA a DHA) sú nevyhnutné pre správny pomer medzi HDL a LDL cholesterolom. Zvyšujú hladinu HDL, znižujú hladinu triacylglycerolov a majú priaznivý vplyv na lipidové spektrum plazmy.
Tokotrienoly (súčasť plnospektrálneho vitamínu E) blokujú enzým HMG-CoA reduktázu, čím potláčajú tvorbu cholesterolu v tele.
Vitamín D sa spája s vyšším rizikom kardiovaskulárnych ochorení, dyslipidémie, hypertenzie a cukrovky. Jeho nedostatok môže zhoršovať tieto rizikové faktory.
Dôležitosť omega 3 mastných kyselín EPA a DHA
Štúdie a klinické poznatky
Štúdia zameraná na pacientov so steatózou pečene preukázala zmeny v lipidovom spektre v porovnaní s kontrolnou skupinou. Koncentrácia celkového cholesterolu, LDL-C, nonHDL cholesterolu a triacylglycerolov sa zvyšovala, zatiaľ čo koncentrácia HDL-cholesterolu mala tendenciu k poklesu. Až 91 % pacientov so steatózou pečene malo aspoň jeden lipidový parameter patologicky zvýšený. Vyšetrenie aterogénneho indexu plazmy (AIP) ukázalo zvýšené kardiovaskulárne riziko u viac ako 50 % pacientov so steatózou pečene, pričom hodnota AIP pozitívne korelovala so závažnosťou steatózy.
Primárna dyslipidémia zahŕňa geneticky podmienené poruchy metabolizmu lipidov, ako je familiárna hypercholesterolémia. Tieto poruchy často súvisia s defektom receptora pre LDL cholesterol v pečeni. Sekundárna dyslipidémia môže byť dôsledkom iných ochorení, ako je diabetes mellitus, porucha funkcie pečene, obličiek alebo štítnej žľazy. Až 90 % pacientov s hypotyreózou má dyslipidémia.
Zlepšenie metabolizmu glukózy a pokles hmotnosti u diabetikov 2. typu možno dosiahnuť liečbou pomocou analógov GLP-1, ako je liraglutid. Táto liečba má preukázaný vplyv na glykemickú kontrolu, spojenú s klinicky významným poklesom hmotnosti a priaznivým vplyvom na hladinu lipoproteínov bohatých na triglyceridy.
tags: #metabolizmus #lipoproteinov #exogenna